インプラントは歯茎がない場合も可能?実は違う歯茎と骨に分けて治療法を解説

「歯茎がない=インプラントできない」と思い込んでいる患者様が多くいらっしゃいますが、実は多くの場合これは誤解です。「歯茎」の状態よりも「骨」の状態の方がインプラントが成功するかどうかに直結する大切な要素です。歯茎が少ない場合でも、適切な処置を選ぶことで治療成功率を高めることができます。
この記事では「骨」と「歯茎」を区別しながら、それぞれの治療法を整理します。歯茎がないけれどもインプラント治療を受けたいと考えている方は参考にしてみてください。
- 歯茎より骨の状態が重要なため、歯茎がなくても多くの場合インプラント治療は可能
- 骨は土台、歯茎はパッキンやバリアのような役割を果たす
- 骨を増やす治療方法には、GBR(骨再生誘導法)、サイナスリフト、ソケットリフトなどがある
- 歯茎を増やす方法には、上皮組織と結合組織の両方を移植するFGG、上皮の中に結合組織だけを移植するCTGがある
- オールオン4も歯茎がなくても可能な方法だが、部分欠損なら通常インプラント+歯茎増量が現実的
歯茎がないとインプラントはできない?

歯茎がなくても多くの場合インプラント治療は可能です。まずは、可能な場合と不可能な場合を具体的に解説していきます。
関連記事:インプラントが「向いているケース」や「できない・向いていないケース」を解説
歯茎がなくても多くの場合は治療可能
繰り返しになりますが、歯茎がなくても多くの場合インプラント治療は可能です。歯肉が不足していても、外科処置で回復させることが可能なためです。歯茎が薄い、少ない場合でも、まず補助処置を行うことで治療が可能な環境を整えることができます。
そのため、「歯茎がないからインプラントは無理」と断られた場合も、専門医に相談することで治療の選択肢が広がることがあります。
歯茎より重要なのは骨の状態
インプラント治療では、歯茎よりも骨の状態の方が重要です。インプラント本体を支えるのは歯茎ではなくあごの骨であり、骨の厚みと高さが最優先の条件となるためです。
歯茎が薄くても骨量が十分であれば多くの場合埋入手術そのものは可能で、すでに述べたように歯茎は補助処置で対応できます。
逆に骨がなければ、歯茎がいくらあってもインプラント治療は不可能です。歯茎だけ整えてもインプラントを安定させることができません。骨が不足している場合は、骨を増やす「骨造成」の処置が必要になります。
そのため治療の優先順位としては、まず「骨という杭を打つ場所」を確保し、その後に「歯茎というバリア」を整えるのが基本です。骨造成が優先されやすい傾向があるのにはそういった理由があります。
インプラントが難しいケース
ただし一部のケースではインプラントが難しいこともあります。以下のようなケースです。
- 骨が極端に少ない、再生困難である:インプラントを安定させられない
- 重度の歯周病がコントロールされていない:細菌感染を起こしてしまうリスクが高い
- 糖尿病や免疫疾患、喫煙習慣などがある:免疫力の低下により術後感染のリスクが高い
- 清掃が難しい:衛生を保ちづらく、長期維持が見込めない
- 成長期(目安は18歳未満)である:発育の途中ではインプラント治療は原則として行えない
上記に当てはまらない場合は、歯茎がなくても治療できる可能性が高いと言えます。
骨と歯茎の違いをわかりやすく解説

次に、骨と歯茎の違いをわかりやすく解説します。骨と歯茎ははっきり区別されないままインプラント治療ができないと思われがちですが、ここまで見てきたように区別して考える必要があります。イメージとしては、骨は土台、歯茎はパッキンやバリアのようなものです。具体的に見ていきましょう。
関連記事:インプラント治療中の歯がない期間の対応法・気を付けるポイントをご紹介
骨はインプラントの土台
骨は、金属製のインプラント体と「骨結合」を起こして一体化し、噛む力を直接受け止める部分です。インプラントを支える土台ということです。
土台なのでしっかりしている必要があり、骨量・密度が治療の成功率を左右します。骨が不足すると、インプラントが露出したりグラついたりして脱落の原因になります。
骨は一度失うと自然には再生しにくく、骨造成で骨を増やす必要があります。再生には3〜6か月以上かかり、硬い組織を作るための特殊な材料が必要です。
歯茎は見た目と保護の役割
歯茎は、インプラントと骨の接合部を覆って細菌や食べカスから守るパッキンの役割を果たします。インプラントの清掃性を確保するために大切です。付着歯肉が不十分な状態では清掃性が落ちてしまい、細菌によるインプラント周囲炎のリスクが高くなります。
さらに、歯茎は見た目の審美性においても重要です。歯茎に厚みがあることで天然歯のような自然な膨らみを再現でき、笑顔になった時の審美性を高めます。逆に歯茎が痩せると、インプラントのかぶせものが長く見えたり金属が透けたりして審美性が低くなります。
治療は骨が優先される
治療する際は、歯茎よりも骨が優先されます。すでに解説したように、インプラント体を支える重要な役割を果たすのは骨のためです。
力を支えるのは骨であり歯茎ではありません。インプラントを固定できない限り、その上の歯茎をいくら綺麗に整えてもしっかり噛むことができません。そのため治療計画は骨中心になります。
骨造成→インプラント埋入→歯茎の処置(必要な場合)という順序が治療の基本的な流れとなります。骨造成は大規模な手術になり治癒に時間がかかるため、初期に処置しておくのが治療計画として効率的でもあります。
関連記事:【インプラントの骨移植まとめ】メリット・デメリット・費用相場なども解説
歯茎も重要視されるようになった背景
しかし近年は歯茎の処置も重視されるようになってきました。歯茎が果たす役割も認識されるようになってきたためです。インプラントの長期使用データが蓄積されるにつれ、「インプラント周囲炎」の主な原因が歯茎の不足にあることが明らかになってきたのです。
また、金属露出による黒ずみを防ぐなど、審美的な面でも患者・歯科医師双方からの要望が高まったことも影響しています。
こうして骨造成技術の進歩とともに、現在では次のステップとして歯茎管理の重要性が注目されるようになっています。
歯茎がない場合に行う主な治療法
続いて、歯茎がない場合に行う主な治療法について解説します。骨を増やす治療と歯茎を増やす治療とがあります。
関連記事:インプラントに必要な骨を作る「骨造成」の種類と費用を徹底解説!
骨を増やす治療(GBRなど)
まず骨を増やす治療です。長期間歯が欠損していたのを放置していた場合や重度の歯周病の場合などは必須です。GBR(骨再生誘導法)、サイナスリフト、ソケットリフトなどの手法があります。
「GBR(骨再生誘導法)」は、骨が不足している箇所に人工骨や自家骨を盛り、メンブレンという膜で覆って骨を再生させる方法です。骨の高さや幅が足りない際に行われ、広く採用されています。インプラント埋入と同時に行う場合と先に骨だけ作る場合があります。
上あごの奥歯など骨が薄い場合は、上顎洞を持ち上げて骨を造成する「サイナスリフト」や「ソケットリフト」の手法が用いられます。
骨の再生期間は手法による差や個人差がありますが、3~9か月程度が目安です。
歯茎を増やす治療(歯肉移植)
次に歯茎を増やす治療です。口蓋という上あごの天井部分から移植用の歯茎を切り取って移植したい部分に移植します。歯茎の厚みを増やすための「結合組織移植(CTG)」と歯茎の幅を増やすための「遊離歯肉移植術(FGG)」の2種類に大きく分けられます。
歯茎の治療は、インプラント前に行うケース、後のケースの両方があります。口腔内の状況や術式でタイミングが決まります。なお歯茎の移植手術は、臓器移植のような免疫反応は起きません。しかし術後の喫煙や管理不足が定着率に影響することがあります。
骨と歯茎の両方を整えるケース
骨と歯茎の両方を整えるケースもあります。重度歯周病や長期欠損の患者様が主に該当します。骨と歯茎の両方が不足しているケースが多く、複合的な治療が必要になるためです。
特に前歯の治療では見た目のために必須と言えるでしょう。骨と歯茎をワンセットで整えることで、歯肉のラインを最も自然に再現しやすくなります。
骨の治癒を待ってから歯茎の移植を行う流れが一般的ですが、一度に行う場合もあります。治療期間は症例によりさまざまです。
歯茎を増やす2つの主要な術式:FGGとCTG
上で軽くご紹介した歯茎を増やす方法、FGGとCTGの2つについて、よりくわしく解説します。
FGG(遊離歯肉移植術)の仕組みとメリット
「FGG(遊離歯肉移植術)」は、上あごの口蓋から「上皮(皮)」と「結合組織(身)」をセットで採取し、歯茎の表面に移植する方法です。歯茎の足りない部分の「幅」を確保したい場合に採用されます。
採取した組織をそのまま移植できるため、CTGより技術的な難易度が低いのが特徴です。また丈夫な歯肉(角化歯肉)が獲得できる点もメリットです。手術時間が短めになるほか、術後の腫れや痛みが少ない傾向にあります。
移植した箇所の色が周囲と少し異なる場合もあり、見た目より機能性が求められる奥歯などに多用されます。
FGGで「角化歯肉」を確保し、インプラントを守る
FGGは多くの場合、「角化歯肉」を確保してインプラントを守ることを目的に採用されます。
角化歯肉とは歯の周りにあるピンク色の硬い部分です。角化歯肉がないと、頬を動かすたびに歯茎の境目が引っ張られ、細菌が入り込んでしまいます。FGGで角化歯肉を補うことで、インプラント周囲炎の最大の原因である細菌侵入を物理的にブロックします。
こうして安定した歯肉環境が作られ、インプラントを守ることにつながります。
CTG(結合組織移植術)の仕組みとメリット
「CTG(結合組織移植術)」は、上あごの口蓋から「結合組織(身)」のみを採取して歯茎に移植する方法です。歯茎のボリュームや厚みを回復させるために採用されます。
FGGは上皮組織と結合組織の両方を、CTGは結合組織だけを採取する点が最大の違いです。CTGは表面の組織を残して内側の結合組織だけを取り出して移植します。歯茎の上皮を切り開いて移植したあと縫合するため、移植先の上皮はもとのままです。そのため見た目の違和感がなく、審美的な仕上がりが良く自然というメリットがあります。
CTGで歯茎にボリュームを出し、審美性を高める
CTGは、前歯など審美性が求められる部位の処置に向いています。加齢や抜歯でやせてしまった歯茎をふっくらと復活させることが可能です。さらに厚みを出すことで、中のインプラント体の色が透けて青黒く見えるのを防ぐことができます。結果的に若々しい口元の印象を作ることにつながります。
注意すべき点は、治療期間が一般的なインプラントより長くなることです。これは、組織の採取と移植の2つの手術跡が回復するのを待たなくてはならないためです。また施術の複雑さや長い治療期間により、費用が高額になる傾向があります。
FGGとCTG、自分にはどちらが必要かを見極めるポイント
FGGとCTGは、基本的に目的によって適した方を選びます。
機能性を高めたいなら歯茎の幅を増やすFGG、審美性を高めたいなら歯茎の厚みを増やすCTGを選ぶのが基本です。そのため、一般にFGGは奥歯の歯茎に、CTGは前歯など審美エリアで行うことが多くなります。症例によっては併用されることもあります。
上記の基本ルールがありますが、実際にどちらが適切かは口腔内の精密検査をもとにして判断します。そのため歯科医の診断が必要で、歯茎の歯肉の量や、スマイルライン(笑った時の歯茎の見え方)を歯科医が総合的に判断して決定します。
歯茎の移植手術の流れと術後の経過

次に、歯茎の移植手術の流れと術後の経過について確認しましょう。
手術の具体的なステップ:ドナーサイト(移植元)の選択
移植元となる「ドナーサイト」を初めに決めますが、口蓋(上顎の裏側)の歯茎が用いられるのが一般的です。口蓋の歯茎は硬く丈夫で、かつ量も豊富なため、どこからでも採取できるのが理由です。必要量に応じて採取範囲を決定します。
自分の組織を使うため、拒絶反応がなく親和性が高い点がメリットです。
手術にかかる時間と痛み・腫れの目安
手術時間は多少幅がありますが30分〜2時間程度が目安です。
手術は局所麻酔をして行われるため、術中に痛みを感じることはほとんどありません。手術後には腫れや痛み、出血などが生じる場合もありますが、痛みは痛み止めでコントロール可能な範囲です。術後の腫れ・痛みは多くの場合2〜3日で治まりますが、採取部位となる口蓋は手術から1ヶ月程度は痛みが出ることもあります。もちろん感じ方や期間には個人差があります。
FGGはCTGに比べて、術後の腫れや痛みが少ない傾向があります。
移植した歯茎が定着するまでの期間
移植した歯茎の定着は、初期治癒に1〜2週間、再生・安定に1〜3か月かかるのが目安です。
初期治癒は、移植した部分が生着する状態です。移植部分は手術直後は白っぽいのですが、徐々に周囲から血管が伸びてピンク色の生きた組織としてつながり始めます。
初期治癒により硬い歯茎が形成されていき、最終的に歯肉の再生が達成され安定した状態となります。
術後の食事やブラッシングで注意すべきこと
術後は手術部位に負担がかからないよう、食事やブラッシングなど注意すべき点がいくつかあります。
まず、硬い食べ物や粘着性の強い食べ物は避けましょう。しばらくの間は柔らかい食材を選んでください。また食べ物を噛むときは、手術したのとは反対側で噛みます。
ブラッシングについては、術後2週間は患部に歯ブラシを当てないようにしてください。その間患部は指示されたうがい薬のみを使って清潔を保ちます。ブラシは超軟毛ブラシを利用し、歯間ブラシ・デンタルフロスの使用は避けましょう。
また術前術後の喫煙は厳禁です。喫煙は血管の収縮と血流の悪化を引き起こし、移植の成功率を著しく下げてしまいます。
移植した歯茎が定着しなかった場合の対応
移植した歯茎が定着しなかった場合、あるいは不十分だった場合は、一般に定着不良の原因を特定して治癒のための期間を3か月程度置いてから再度手術します。定着不良の原因としては、血流不足、感染、過度な刺激などがあります。
再手術が必要となる場合でも、移植前よりは組織の状態が改善しているケースがほとんどです。早期に対応することでリカバリーも可能です。
生着率を高めるためにも、術前の禁煙や術後の適切なケアが欠かせません。認識を揃えるためにも、担当医とのきめ細かなコミュニケーションが求められます。
オールオン4との比較——歯茎がない場合の選択肢
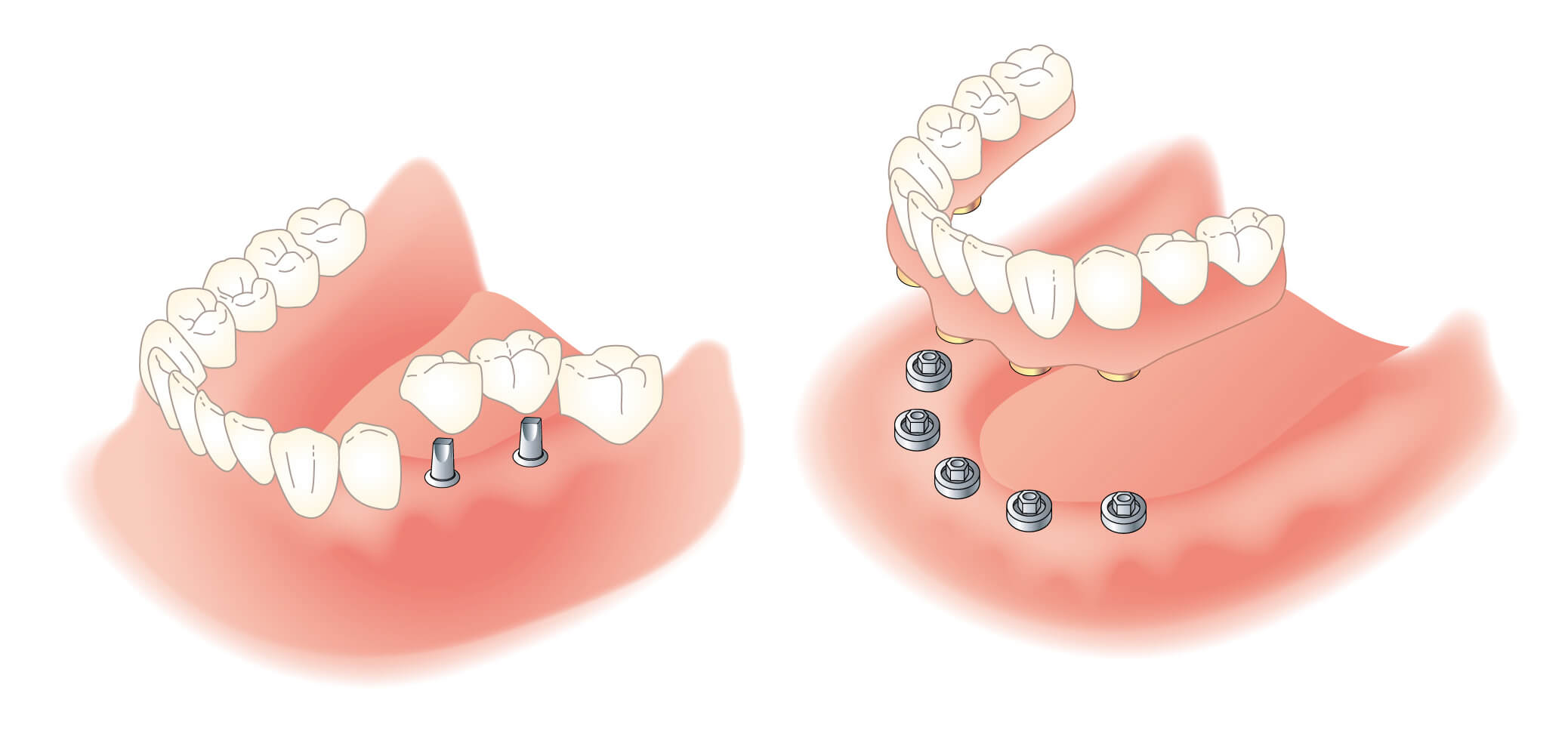
ここまで一般的なインプラントについて解説してきましたが、次に「オールオン4」と呼ばれるインプラントの一種と比較してみましょう。オールオン4は、歯茎がない場合にも対応しやすい方法として知られています。
オールオン4が「歯茎が少なくても対応しやすい」理由
「オールオン4」は4本のインプラントで片顎全体の歯を支える方法です。歯肉を模した人工歯肉が付いた構造物で補うため、歯茎を増やす必要がありません。歯茎の状態に関係なく採用することができ、歯茎がない場合の有力な選択肢となります。
オールオン4では骨の薄い部分を避けて厚みのある部分にインプラントを斜めに埋入できるため、歯茎だけでなく顎の骨が少ない方も適応可能です。骨移植などの必要性がない点もメリットで、大規模な骨造成が不要となる可能性もあります。
多くの歯を失って歯茎が広い範囲でやせてしまっている場合に特によく採用されます。
通常インプラントとオールオン4——歯茎が少ない人が選ぶ基準
歯茎が少ない人が通常インプラントとオールオン4のどちらかを選ぶ際、大きな基準となるのが補う必要のある歯の数です。オールオン4は上記のように片顎すべての歯を補う方法なので、基本的に片顎の歯がない人が対象となります。
逆に言うと、数本だけ補いたい場合には通常インプラントを選ぶ方が現実的です。またオールオン4を選ぶ場合、片顎に1本でも残っている歯があるなら抜歯しなくてはなりません。
さらに治療回数・費用も考慮する必要があります。片顎オールオン4の費用は300万円前後が目安です。歯茎の増量処置を加えた通常インプラントの総額と比較して選びましょう。
部分欠損なら通常インプラント+歯茎増量が現実的な選択
オールオン4はまとめて多くの歯を補う方法のため、1〜数本の欠損なら歯茎を増量して通常インプラント治療を受けるのが現実的です。
通常インプラント法であれば抜歯をせずに済み、健康な歯を活かしつつ歯がないところだけに歯を補うことができます。歯茎不足も、歯肉移植で審美性や機能を補うことで対処できます。
歯茎がなくなる原因

最後に、歯茎がなくなる原因について解説していきます。
抜歯後に起こる歯茎・骨の変化
まず、抜歯した場合に歯茎や骨が変化することが挙げられます。
歯を抜くと、それまで歯を支えていた骨は急速に吸収・退化し始めます。骨が沈むとその上に乗っている歯茎のボリュームも一緒に下がっていき、早ければ数か月で薄く平らな形状になってしまいます。インプラントに必要な付着歯肉がなくなるケースもゼロではありません。
そのため、抜歯をしたら早い時期にインプラント治療を始めることが歯茎や骨の退化を防ぐことにつながります。
歯周病
また歯周病により歯茎がなくなることもあります。
歯周病菌が歯と歯茎の境目で増殖すると歯周ポケットが形成されます。その結果、歯槽骨(「しそうこつ」:歯を支える部分の骨)を破壊する「骨吸収」が起こります。こうして骨が失われるのに伴い、歯茎も下がってしまうのです。歯茎が下がると歯根が露出し、さらに進行すると歯を支えきれなくなってしまいます。
歯周病によって骨や歯茎が失われると、ひどくなるほど回復が困難になってしまいます。炎症が治まっても、一度失われた骨や歯茎は自然には元に戻りません。インプラント治療において障壁となるため、早期治療と定期的なメンテナンスが予防のカギとなります。
長期間の欠損放置
さらに、歯の欠損を長い間放置しておくことも歯茎がなくなる原因となります。歯がない期間が長くなるほど、噛む刺激が骨に伝わらず退化が進むためです。
骨が失われると連動して歯茎も痩せ・薄くなります。結果として、放置期間が長いほど歯茎も下がることとなります。インプラント治療を行う場合は、骨造成と歯茎増量の両方の処置が必要になる可能性が高まるのです。
歯茎がない場合のインプラント治療についてよくある質問

歯茎がない場合のインプラント治療について、よくある質問と回答をまとめました。
Q. 歯茎がない場合、インプラント治療は諦めるしかないのでしょうか?
A. 歯茎がなくてもインプラント治療は多くの場合可能です。歯茎が不足していても外科処置で回復させることができるためです。ただし、インプラントを支えるのは歯茎ではなく顎の骨であるため、骨の状態の方がより重要です。骨量が十分であれば歯茎は補助処置で対応できます。他院で断られた場合も、専門医に相談することで治療の選択肢が広がることがあります。
Q. インプラント治療において、骨と歯茎はそれぞれどんな役割を果たしますか?
A. 骨はインプラント体と結合して噛む力を直接受け止める「土台」の役割を果たします。一方、歯茎は骨との接合部を細菌や食べカスから守る「バリア」の役割と、審美性を高める役割を担います。骨は一度失うと自然には再生しにくく、治療も大がかりになるため、まず骨を整えてからその後に歯茎を補うのが治療の基本的な流れとなります。
Q. 歯茎を増やす手術にはどんな種類があり、どう使い分けるのですか?
A. 歯茎を増やす手術には主にFGG(遊離歯肉移植術)とCTG(結合組織移植術)の2種類があります。FGGは歯茎の幅を増やして機能性を高めることを目的とし、主に奥歯に用いられます。CTGは歯茎の厚みを出して審美性を高めることを目的とし、前歯など見た目が重要な部位に多く採用されます。どちらが適切かは口腔内の精密検査をもとに歯科医が総合的に判断します。
Q. 歯茎の移植手術後、日常生活でどのような点に注意が必要ですか?
A. 術後は患部への刺激を避けることが大切です。硬いものや粘着性の強い食べ物は避け、食事は手術と反対側の歯で噛むようにしましょう。ブラッシングは術後2週間は患部に歯ブラシを当てず、指示されたうがい薬のみで清潔を保ちます。また喫煙は血流を悪化させ移植の成功率を大きく下げるため、術前術後を通じて厳禁です。
Q. 歯茎がほとんどない場合、オールオン4という方法も選択肢になりますか?
A. オールオン4は4本のインプラントで片顎全体の歯を支える方法で、人工歯肉を備えた構造物で補うため歯茎を増やす必要がなく、歯茎が少ない方にも対応しやすい選択肢です。ただし基本的に片顎の歯をすべて失った方が対象で、費用も片顎300万円前後が目安です。数本だけ歯を補いたい場合は、歯茎を増量した通常のインプラント治療の方が現実的な選択と言えます。
歯茎がない場合のインプラント治療は高田歯科クリニックにご相談を
歯茎がないとインプラント治療が受けられないと思われがちですが、歯茎よりも骨の状態が重視されるため治療は可能です。また骨も歯茎も増やす治療方法があるため、現時点で骨に問題があったとしてもインプラントを入れられるようになる可能性があります。
歯茎がない、骨が少ないと他院で言われたような場合も、まずは私ども高田歯科クリニック(東京都杉並区)にご相談ください。多くの実績があり、経験から得た知見をもとに客観的な判断とご提案をさせていただきます。
カテゴリー:インプラント&歯科ブログ 投稿日:2026年4月17日